2019年《The Journal of Headache and Pain》上发表了一项全面评估东亚人群偏头痛疾病负担与临床管理现状的综述文章,其中提到:中国偏头痛人群中,52.9%~68.6%此前曾向医师进行咨询,37.2%~52.7%曾被错误诊断过,仅有13.5%~18%患者获得明确诊断[1]。

由于头痛的病因复杂多样,部分偏头痛还可能合并多种类型等原因,临床上确实容易出现偏头痛被误诊或者漏诊的情况,但“正确诊断率不足20%“这组数据着实令人震惊。
为此,今天我们就来系统地梳理偏头痛这种常见神经疾病的诊断流程、筛查与诊断标准。
三步甄别头痛症状,锁定偏头痛诊断
总的来说,偏头痛的诊断可以按照以下流程进行:
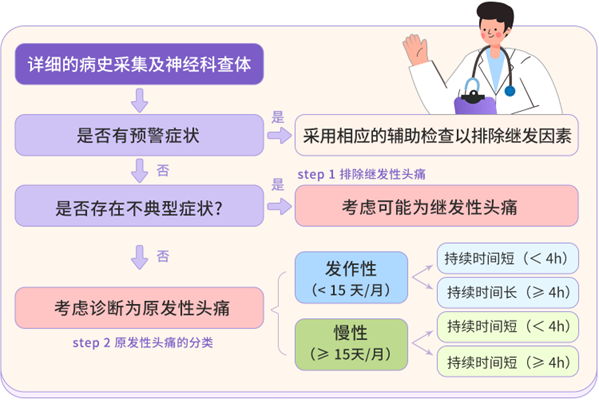
图2 偏头痛诊断流程图
第一步
详细及准确的问诊对于偏头痛的诊断至关重要,表格梳理头痛病史需要获取的信息要点包括可能存在的每种头痛类型、头痛时间、发作特征、可能病因、相关反应以及发作间期情况等相关问题,具体如下表所示。
表1 头痛信息收集表[2]
| 问题类型 | 详细内容 |
|---|---|
| 患者有多少种类型的头痛 |
|
| 时间相关问题 |
|
| 头痛特征问题 |
|
| 可能的病因问题 |
|
| 头痛相关反应问题 |
|
| 2次发作间的健康状态 |
|
第二步
部分患者的病程或临床症状不典型,在询问病史及体格检查时,我们需要特别注意预警征象的识别,找出特征性症状和体征的迹象,以便快速区分原发性头痛与继发性偏头痛。
”SNOOP“口诀可以帮助我们协助简易鉴别继发性头痛原因。如下表所示,SNOOP 口诀覆盖了继发性头痛在全身性症状或体征(Systematic symptoms/sign and disease)、神经缺陷(Neurologic deficit or dysfunction)、头痛突然发作(Onset sudden)、发作年龄较高(Older age at onset)、头痛模式变化(Pattern change)5方面表现[3,4]。SNOOP 口诀自2003年发表以来,不断优化衍生出了 SNOOP4、SNNOOP10 等新版本,其中视乳头水肿、咳嗽、眼痛等因素也被加入作为继发性头痛的预警征象[3,4]。
表2 SNOOP 口诀[3,4]
| SNOOP口诀 |
|---|
| S全身性:Systematic symptoms/sign and disease 全身性症状,疾病或者状况(如发热、体重减轻、HIV感染等免疫功能受损状态) |
| N神经缺陷:Neurologic deficit or dysfunction 神经系统异常症状或体征(意识模糊、癫痫发作、脑膜刺激征等) |
| O头痛突然发作:Onset sudden 头痛为突然发生 |
| O发作年龄较高:Older age at onset 40岁以上患者(根据SNOOP、SNNOOP10,50岁以上患者) |
| P头痛模式变化:Pattern change 出现新发头痛类型或体位性头痛等 |
第三步
偏头痛需要与其他类型的原发性头痛鉴别,如丛集性及紧张性头痛等。具体区别如下表所示[2]。
表3 三种原发性头痛的区别[2]
| 原发性头痛 | 偏头痛 | 紧张型偏头痛 | 丛集性偏头痛 |
|---|---|---|---|
| 持续时间 | 4-72 h | 30 min-7 d | 15 -180 min |
| 头痛位置 | 多单侧a 通常是额颞部,有时是枕部或弥漫性 |
多双侧 颅周,双颞部或枕部 |
严格单侧 眶周和(或)颞部b |
| 头痛性质 | 多为搏动性 | 压迫性或紧箍样 | 性质多样的剧痛 |
| 日常活动的影响 | 加重头痛 | 多无影响 | 发作期烦躁不安 |
| 头痛程度 | 中重度 | 轻中度 | 重度或极重度 |
| 伴随症状 | 多有恶心和(或)呕吐,畏光和畏声 | 无恶心和(或)呕吐;畏光或畏声可有1种 | 三叉自主神经症状c |
注:a偏头痛可以是单侧痛(约占62%),也可以是双侧痛(约占40%)[11];b丛集性头痛可变为颞部的剧痛,注意与继发性头痛鉴别;c包括流泪、结膜充血、眼睑水肿、流汗、上睑下垂、瞳孔缩小等
临床中可以使用 ID-Migraine 量表,来识别和筛查偏头痛患者。研究显示,如果3个问题种有2个为肯定回答,偏头痛的可能性为81%,而有3个肯定回答,可能性增加到93%[5]。
表4 ID-Migraine 量表[5]
| ID-Migraine 量表: 有≥2个肯定回答者为阳性 |
|---|
| 近3月内是否有1天因头痛导致社会、职业、学习或日常活动受影响? |
| 头痛是有恶心或胃部不适吗? |
| 头痛时怕光吗? |
明确常见偏头痛类型,切勿遗漏 MOH 可能
根据 ICHD-3偏头痛分类标准(如下表所示),偏头痛诊断最多可达五层,全科医疗建议达到第一、二层诊断,对于头痛专病门诊或头痛中心,第四、五层诊断更合适[2]。
表5 ICHD-3 偏头痛分类[2]
| 偏头痛分类 | |
|---|---|
| 无先兆偏头痛 | |
| 有先兆偏头痛 | 典型先兆偏头痛
|
| 视网膜型偏头痛 | |
| 偏头痛并发症 |
|
| 很可能的偏头痛 |
|
| 可能与偏头痛相关的周期综合征 | 反复胃肠功能障碍
良性阵发性眩晕 良性阵发性斜颈 |
由于原发性头痛的发病率较高,头痛的诊断是允许多种头痛同时诊断的,当存在多个头痛诊断时,需要根据所诊断头痛对患者影响程度的大小进行排序[2]。中国偏头痛患者的偏头痛类型,大多数为无先兆偏头痛和有先兆偏头痛,有时也可能存在无先兆偏头痛与有先兆偏头痛混合存在。
表6 无先兆偏头痛与有先兆偏头痛的诊断标准[6]
| 无先兆偏头痛的诊断标准 |
|---|
| A. 符合B~D标准的头痛至少发作5次 |
| B. 头痛发作持续4~72 h(未治疗或治疗效果不佳) |
|
C. 至少符合4项中的2项:
|
D. 至少符合2项中的1项:
|
| E. 不能用ICHD-3中的其他诊断更好的解释 |
| 有先兆偏头痛的诊断标准 |
| A. 至少2次发作符合B和C |
| B. 至少有1个可完全恢复的先兆症状(视觉、感觉、言语和/或语言、运动、脑干、视网膜) |
C. 至少符合6项中的3项:
|
| D. 不能用ICHD-3中的其他诊断更好地解释 |
无先兆性偏头痛是最常见的偏头痛类型[2],主要表现为反复发作的搏动性中重度一侧或双侧额颞部疼痛。无先兆偏头痛的诊断至少要有5次发作;如果符合无先兆偏头痛的其他诊断标准,但发作次数不足5次,可诊断为很可能的无先兆偏头痛[2]。
有先兆偏头痛的诊断在于识别先兆:若头痛伴随先兆出现或在先兆出现60分钟内发作,不论是否符合偏头痛特征均可诊断为典型先兆伴头痛;若先兆发生60分钟内无头痛出现,应诊断为典型先兆不伴头痛[6]。
需要注意的是,当每个月头痛天数>15天,持续3个月以上,且服用单纯对乙酰氨基酚或非甾体抗炎药治疗>15天/月;或者服用复方止痛药、曲普坦、麦角胺、阿片类、巴比妥以及止痛药联用>10天/月,则可能合并有药物过度使用性头痛(MOH)[2]。
小结
- 诊断过程中,问诊是诊断的第一步也是关键步骤,问诊和体格检查中注意识别预警征象,有需要可以借助 SNOOP 口诀鉴别继发性头痛。
- 区分偏头痛与其他原发性头痛,可以根据头痛的性质、程度、持续时间等因素判断,应用 ID-Migraine 量表,可以较为便捷、灵敏地筛查偏头痛患者。
- 常见的偏头痛类型中,无先兆偏头痛主要表现为反复发作(≥ 5次)的搏动性中重度一侧或双侧额颞部疼痛,有先兆偏头痛则在头痛发生前后会出现视觉、言语、运动等先兆。
- 由于急性止痛药的过度使用导致的 MOH 是偏头痛慢性化的常见原因之一,因此在诊断中,需有意识地评估是否存在合并 MOH 的风险,以便后续制定有针对性的治疗方案。
参考文献
[1] Takeshima et al. Prevalence, burden, and clinical management of migraine in China, Japan, and South Korea: a comprehensive review of the literatureThe Journal of Headache and Pain (2019) 20:111
[2] 中华医学会神经病学分会, 中华医学会神经病学分会头痛协作组. 中国偏头痛诊断与治疗指南(中华医学会神经病学分会第一版) [J] . 中华神经科杂志, 2023, 56(6) : 591-613. 点击查看原文
[3] Do TP, Remmers A, Schytz HW,et al. Red and orange flags for secondary headaches in clinical practice: SNNOOP10 list[J]. Neurology, 2019,92(3):134-144
[4] American Headache Society. Red Flags in Headache—What if it isn't Migraine? https://americanheadachesociety.org
[5] Macgregor E A. Diagnosing migraine[J]. J Fam Plann Reprod Health Care, 2016, 42(4):280-286.
[6] 中国医师协会神经内科医师分会,中国研究型医院学会头痛与感觉障碍专业委员会. 中国偏头痛诊治指南(2022版)[J]. 中国疼痛医学杂志,2022,28(12):881-898. 点击查看原文