分子分型是非小细胞肺癌(NSCLC)实施靶向治疗的前提,选择准确、快速、恰当的检测方法,全面筛选出适用靶向药物的目标人群具有重要意义。《肿瘤瞭望》邀请敦化市医院崔茹龙教授、蚌埠医学院第一附属医院陈余清教授、永城市人民医院陈凯教授、潜江市中心医院李文斌教授和太仓市中医医院吕红教授解读分子病理检测权威指南,分享分子病理检测临床实践经验。

|
01 崔茹龙教授: 近几年来,精准检测技术推陈出新,各种检测标准相继出台,为NSCLC患者的精准检测及靶向治疗提供了临床指南。下面我们请陈余清教授和陈凯教授对《非小细胞肺癌分子病理检测临床实践指南》[1]的ALK检测部分进行解读。 |
|---|
陈余清教授:肺癌已成为肿瘤精准诊断和精准治疗的典范。只有实现精准分子病理检测,才能够对疾病进行精准分型,找出最适合患者的靶向药物。精准治疗,检测先行,这已经成为临床医生需要持之以恒贯彻的终极理念。2009年公布的IPASS研究[2]揭开了肺癌分子靶向治疗的序幕,研究结果提示EGFR敏感突变患者采用EGFR-TKI吉非替尼治疗相比化疗可获得更多无进展生存(PFS)和总生存(OS)获益,但EGFR突变阴性患者采用吉非替尼治疗没有显著获益,客观缓解率(ORR)只有1.1%,可见驱动基因检测非常重要。多年来我国一直在贯彻推广以精准检测指导临床精准治疗的理念,已经得到了很好的社会反馈,使更多患者取得了更长的生存期和更好的生活质量。
中国和亚洲NSCLC患者的驱动基因突变谱与欧美人群有所不同,主要体现在腺癌,包括EGFR(45%~55%)、KRAS(8%~10%)、ALK(5%~10%)、ROS1(2%~3%)、MET(2%~4%)、HER2(2%~4%)、BRAF(1%~2%)、RET(1%~4%)、NTRK(<1%)、NRG1/2(<1%)、FGFR2(<1%)等,除极少数病例存在共突变外,上述基因变异在同一个病例中普遍存在互斥现象。
分子病理检测的适用人群包括:⑴拟进行靶向治疗的肺浸润性腺癌(或包括含腺癌成分的NSCLC)患者需进行靶分子基因检测,因为这类患者驱动基因阳性的比例相当高。⑵经活检组织病理学证实为非腺癌的晚期NSCLC患者可推荐进行靶分子基因检测,除肺腺癌外,靶分子基因变异也存在于肺腺鳞癌、非特指型NSCLC、大细胞肺癌及肺肉瘤样癌等患者,检测出的驱动基因阳性患者可在靶向治疗中获益。⑶对于EGFR、ALK等驱动基因变异阴性晚期NSCLC患者,推荐进行PD-L1表达检测,判断患者是否适合PD-1/PD-L1抗体药物免疫治疗,PD-L1≥50%的高表达人群适合免疫单药或双免治疗,免疫联合化疗方案可使一部分PD-L1低表达或阴性患者获益。
基因检测应贯彻在疾病全程管理过程中,例如早期NSCLC患者手术后若检测出驱动基因阳性,可以进行术后辅助靶向治疗,ADAURA研究[3]已经证明根据检测结果进行术后辅助靶向治疗可使很大比例的患者获得60个月以上的生存期。对于术后复发的患者,再次进行基因检测依然可以筛选出能从靶向治疗中获益的人群。对于晚期患者,基因检测的意义更大。不同驱动基因之间存在互斥的现象,也有极少数患者存在共突变,共突变患者的靶向治疗效果一般较差,因此基因检测对于判断患者预后也是有帮助的。
陈凯教授:NSCLC常用分子病理检测方法包括5种:Sanger测序、荧光原位杂交(FISH)、即时定量PCR (qRT-PCR)、二代测序(NGS)和免疫组化(IHC)。下面我将分别介绍这几种方法的优缺点和适用范围。
| 问题 | 要点 | 推荐级别 |
|---|---|---|
| 4. NSCLC常用分子病理检测方法学有哪些? | Sanger测序是检测EGFR基因突变的“金标准”,但存在敏感性低、检测流程繁琐等缺点。 | Ⅱ |
| 荧光定量PCR具有快速、简单及较优的性价比等优点。可检测EGFR、ALK、ROS1基因的已知变异类型。可实现多基因联检。缺点是只能检测已知突变或重排/融合位点。 | Ⅰ | |
| 荧光原位杂交是ALK、ROS1基因重排、MET基因扩增的“金标准”,对标本数量、质量要求相对较低。但一般只能进行单基因变异检测。 | Ⅰ | |
| 免疫组化是目前病理实验室最普遍的检测平台,具有快速、简单、便宜且组织标本要求量少等优点。但对标本质量要求较高。目前智能检测ALK基因易位和PD-L1基因表达。 | Ⅰ | |
| 高通量测序能实现同时检测多个靶分子及其多种变异类型(包括基于DNA的EGFR基因突变、ALK、ROS1基因重排及基于mRNA的ALK、ROS1基因融合、MET14号外显子跳跃突变检测),是目前发展最为迅速且有前景的检测平台。但当具体到特定基因异常检测时,会存在一定的缺点。 | Ⅰ |
Sanger测序:Sanger是检测EGFR基因突变的金标准,不足之处是敏感性低、检测程序比较繁琐,阳性率较低,现在临床上基本不再使用。
FISH:ALK、ROS1基因重排和MET基因扩增检测的金标准,缺点是只能检测单基因变异,检测范围相对窄。
IHC:主要用于PD-L1基因检测、ALK易位检测以及其他少见靶点检测,IHC检测范围也相对较窄。
NGS:NGS可同时检测多个靶分子及其多种变异类型,包括罕见靶点,目前比较受推崇。NGS检测范围比较广,包括大Panel和小Panel。缺点是目前常用的DNA模板的NGS检测容易漏诊,如果临床采用RNA+DNA NGS检测,可以检测的更全面。
PCR:荧光定量PCR检测具有快速、简单及性价比高的优点,可以检测EGFR、ALK和ROS1基因的已知变异类型,缺点是只能检测已知突变或重排/融合位点,检测基因的数量相对较少。
所有分子病理检测方法均具有优缺点,检测的准确性受所检基因变异类型和数量、标本类型、标本数量和质量、实验室条件等影响,具体而言:⑴常见基因突变的检测相对容易,为了提高罕见突变检测的准确性,可能需要两种检测方法进行联合检测。⑵基因突变数量越多,越容易被检测出。⑶常见送检标本类型包括肿瘤组织、细胞学标本(例如胸水)和血液标本等。推荐大标本检测(大标本是指手术切除后获取的标本,小标本则是指通过支气管镜、胸腔镜活检或穿刺活检等方式获取的活检标本),标本取材越多,基因检测阳性率会更高一些。例如,目前临床常用的18号穿刺针取材,圆形针相比扁形针获得的标本的检测阳性率更高,基因检测一般需要穿刺三针以上。⑷实验室条件,实验室设备先进且检测流程符合规范有助于提高检测准确性。
关于检测哪些基因,选择大Panel还是小Panel,应依据患者个人的经济条件和治疗意愿。若经济条件较好的患者希望获得更广泛的治疗选择,包括国内未上市的药物,可选择大Panel检测,检测范围也包括肿瘤突变负荷(TMB)和微卫星不稳定/错配修复(MSI/MMR)等,PD-L1表达另外检测。经济条件一般的患者可进行小Panel检测,指南推荐需要检测的致癌驱动基因包括EGFR、ALK、ROS1、KRAS、MET(第14号外显子跳跃突变和MET扩增)、HER2、BRAF、RET和NTRK等。二次活检后的基因检测范围更广一些,因为这种情况下更可能出现旁路激活和少见突变。
对肺腺癌、经小样本活检诊断鳞癌或混合腺癌成分的患者应进行基因检测。肺浸润性腺癌患者均需进行靶分子基因检测。很多医生不重视鳞癌患者的基因检测,然而部分由活检证实为鳞状细胞癌的患者,经术后病理证实存在肺腺癌成分,而且近些年来,肺鳞癌中的驱动基因检出率也在逐步提高,包括常见基因EGFR和ALK,有研究显示鳞癌患者中ALK基因融合发生率可达3.7%[4-5],因此基因检测对鳞癌患者也很重要。靶向治疗相比化疗可为驱动基因阳性NSCLC患者带来PFS和OS显著改善,尤其是ALK突变,临床医生应重视对鳞癌等NSCLC患者进行基因检测,尽量不要让携带驱动基因突变的患者失去靶向治疗的机会。
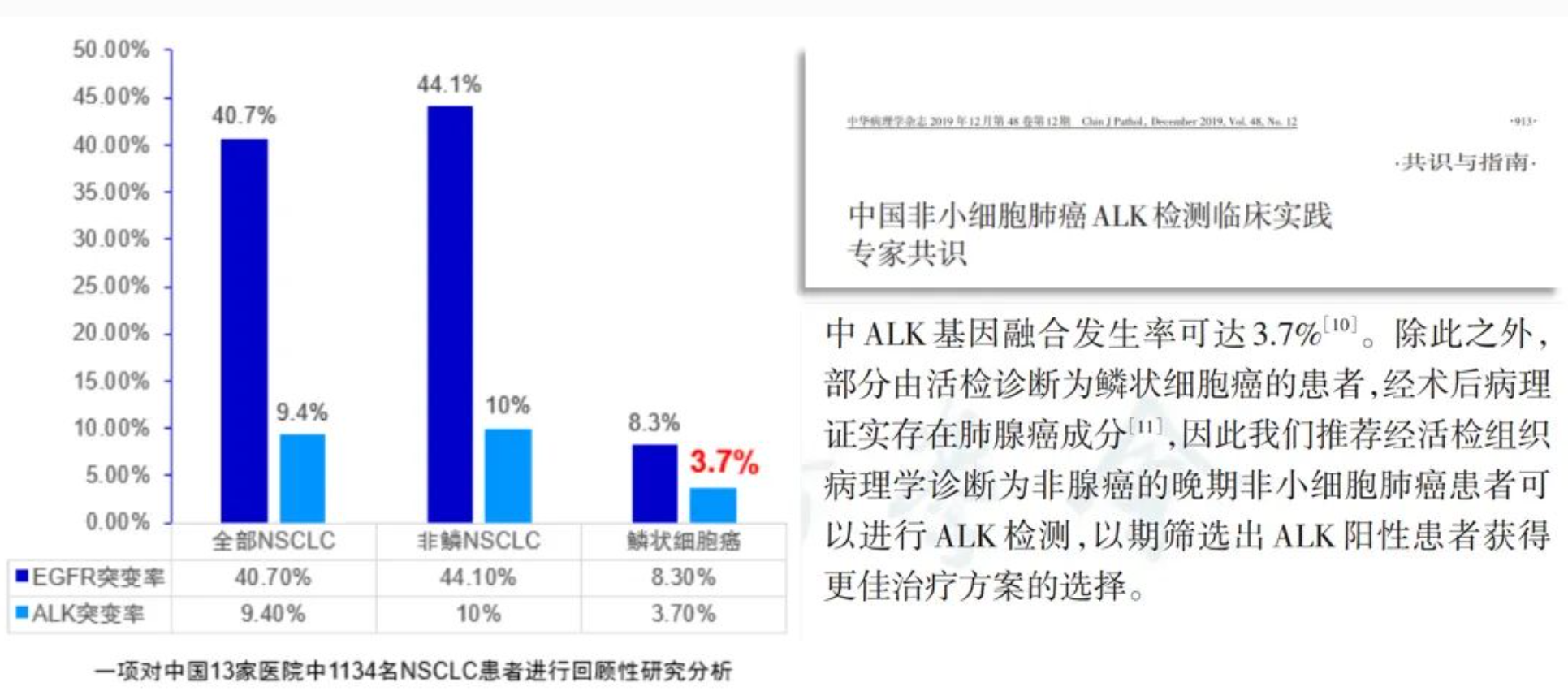
|
02 崔茹龙教授: ALK是肺癌发生发展的重要驱动基因之一。据当前的指南共识,目前常用的ALK检测方法有多种。有请李文斌教授谈谈作为一名临床医生,如何为患者选择合适的ALK检测方法? |
|---|
李文斌教授:精准、快速、规范的ALK检测对于甄选可从ALK抑制剂治疗中潜在获益的人群非常重要。目前,我国批准的ALK基因检测方式包括四种:Ventana-D5F3 IHC、FISH、PCR和NGS。
| ALK基因异常检测四种方法比较 | ||
|---|---|---|
| 方法 | 优点 | 缺点 |
| ALK Ventana D5F3 IHC |
目前最快速、经济的方法,二元结果判读标准简便易行 | 该判读标准仅适用于肺腺癌,用于非腺癌类型时应谨慎;要警惕IHC结果判读中存在的陷阱,避免非特异性着色 |
| FISH | 是ALK重排的“金标准”;检测结果判读直观,对样本质量要求较低 | 费用较高、经济效益比不佳;处于临界值分离信号、不典型分离信号等的判定需要格外谨慎 |
| Q-PCR | 具有较高的灵敏度和特异度 | 只能检测已知ALK融合基因类型,所以存在假阴性 |
| NGS | 基于捕获平台检测结果的灵敏度和特异度均很高,而且能够检测到包括已知和未知位点在内的所有ALK重排 | 准确性可能会受捕获探针覆盖区域、覆盖度、标本DNA质量,以及生物信息学分析等关键因素影响;RNA水平检测范围一般仅局限于特定的常见位点,罕见融合可能会漏检 |
FISH是ALK融合突变检测“金标准”,检测方法较简单,对标本的要求较少,缺点是费用较高,经济效益比不佳。IHC是一种有效、快捷的检测方法,主要缺陷是只能用于肺腺癌的基因检测,对于非腺癌的病理类型,采用IHC评估ALK融合突变时应慎重。2023NCCN指南[6]则指出,FISH分离探针法是首个广泛用于ALK重排检测的方法,而IHC可作为一种可单独使用的有效筛查策略,其检测结果不需要FISH检测再确认。PCR的灵敏度和精准度都比较高,但是只能用于检测已知ALK融合突变类型,所以可能存在假阴性结果。NGS的精准度和灵敏度都较好,除了已知突变,NGS还可以发现一些未知突变,主要缺点是NGS的准确度会受到捕获探针的覆盖区域、覆盖度以及标本DNA质量等因素的影响。在实际临床工作中,我们应该根据患者的实际需求、治疗目的来选择基因检测方式,如果只需了解患者的治疗基因(比如ALK单基因检测),可以选择免疫组化或FISH,如果希望同时检测其他的驱动基因、罕见基因或伴侣基因,则需要依赖于PCR或NGS检测。
|
03 崔茹龙教授: 下面请专家们畅所欲言,谈一谈您所在医院以及您在工作中遇到的问题,例如患者第一次进行基因分子分型时是否有必要进行大Panel的检测? |
|---|
陈余清教授:自从2009年的IPASS试验结果[2]发布,我们认识到分子检测对于晚期非小细胞肺癌治疗的重要性。我院建成安徽省重点的临床实验室,十几年来,从最初EGFR 19号外显子缺失(19del)和21号外显子L858R点突变检测发展到多基因检测,由于越来越多的罕见靶点已有药物问世并进入医保,因此我们目前正在推进26个基因检测和60个基因的检测。我们最初采用FISH检测ALK融合,由于FISH检测谱非常窄且价格昂贵,在多基因检测时代,目前主要采用PCR和NGS检测。我们的实验室既可以检测组织标本,也可以检测胸水、心包积液以及血液标本,病理科采用免疫组化进行PD-1和PD-L1检测。我们严格控制标本的质量,确保检测结果的准确性,靶向治疗的效果也十分可观。检测项目越多,费用越高,检测哪些基因主要根据指南推荐,我们在临床上大力推进EGFR、ALK和ROS1检测,这几个检测项目在当地被纳入医保,无药可用的罕见靶点检测对于科研也非常有价值。
陈凯教授:关于基因检测,大医院和小医院遇到的问题可能不一样。我院作为县市级医院不能开展基因检测,病理科可以完成普通的常规病理检测,但ALK、ROS1等基因检测需要依靠医联体单位或外送到第三方检测机构。如果只靠正规医院进行基因检测,可能无法完成工作量。我们非常关注第三方机构检测的可靠性,我呼吁国家层面对第三方机构的检测质量严格把关,确保其检测水平与大医院或研究性医院达到同质化,这样才能让县市级医院放心送检,老百姓放心用药。至于选择哪种检测方式,选择大Panel还是小Panel,应基于患者的个体情况。如果患者的经济条件特别好,使用新药的愿望比较强烈,可以选择大Panel(我院采用108基因检测),以发现更多罕见靶点、未知靶点或少见的激活旁路,这样更利于患者的治疗。
李文斌教授:患者是否进行大Panel基因检测应视情况而定。临床医生希望得到更全面的医疗信息,不仅了解致癌驱动基因,还希望了解耐药基因、伴侣基因和预后基因等;临床医生还应考虑到患者的治疗目的和经济能力,患者通常仅希望检测常见治疗基因,摒弃预后基因和罕见靶点基因的检测,而且一些针对罕见靶点的靶向药物的临床可及性比较差。因此,基因检测范围的选定需要临床医生和患者在互相理解的基础上进行充分沟通。目前分子病理检测面临三大矛盾:①不同地区之间病理检测水平和检测能力之间的矛盾;②医生的坚持和患者的选择之间的矛盾。③临床医生和病理科医生在对于基因检测认知和理解方面的矛盾。我认为未来应基于这三大矛盾,开展深度培训和交流,使基因检测更加规范、科学和合理。
吕红教授:大Panel检测可以从有限的样本中获取大量的突变基因,发现耐药基因,小Panel针对性强,费用较低。最重要的考虑因素有两个:第一,患者的经济条件,大Panel基因检测费用较高,小Panel经济实用;第二,患者计划接受什么样的治疗,如果患者的治疗意愿是使用医保范围内的药物,那么只需要接受小Panel检测,检测EGFR、ALK、ROS1和MET等靶点,如果患者希望寻求指南推荐药物以外的更广泛治疗方案,进入临床研究,则需要选择更大Panel的检测,获取更多的基因信息。
|
崔茹龙教授: 没有精准检测,精准治疗就是一句空话。临床工作者需要贯彻“精准治疗、检测先行”的理念,完善基因检测和其它辅助检查,全面评估患者病情。选择准确、快速、恰当的分子病理检测方法,正确判读检测结果,从而筛选出可以从靶向治疗中获益的患者人群,使精准治疗得以更好的贯彻和执行,为患者带来更好的生存获益。 |
|---|
材料审批编码 PP-UNP-CHN-0562
专家简介

崔茹龙 教授 敦化市医院
敦化市医院肿瘤内科主任 主任医师
吉林省研究型医院学会泌尿生殖系统肿瘤专业委员会常务委员
吉林省营养师协会肿瘤分会常务委员
吉林省研究型医院学会肿瘤学专业委员会委员
吉林省健康管理学会临床肿瘤专业委员会委员
吉林省健康管理学会乳腺疾病专业委员会委员
吉林省抗癌协会肿瘤精准医学及药物治疗专业委员会委员
吉林省生命关怀协会肿瘤舒缓治疗专业委员会委员
吉林省研究型医院学会肿瘤放射治疗专业委员会委员

陈余清 教授 蚌埠医学院第一附属医院
主任医师、博士生导师、安徽省学术和技术带头人
中国呼吸医师奖获得者、安徽省首届江淮名医
中国医师协会呼吸分会委员、CSCO 委员
北京希思科研究基金会理事、中国老年医学会肺癌专委会委员
中国研究型医院呼吸专业委员会常委
安徽省医学会呼吸病分会主委、安徽省肺癌综合诊疗中心主任
安徽省微创医学会呼吸分会主委、蚌埠医学院呼吸病研究所所长
安徽省呼吸专业和肺癌专业质控中心主任
《中华解剖与临床杂志》编委、《安徽医学》 常务编委、《临床肿瘤学杂志》编委
主持国家自然科学基金和省级课题10余项,获省科技进步二等奖3项,三等奖1项,发表学术论文90余篇

陈凯 教授 永城市人民医院
永城市人民医院呼吸与危重医学科二病区主任 主任医师
中国医药教育协会老年医学与健康委员会常委
中国肺癌防治联盟早期诊断委员会委员
河南省呼吸内镜质控委员会委员
河南省大气道联盟常委
河南省呼吸与危重症医学会精准医学分会常委
河南省抗癌协会肺癌专业委员会委员
商丘市呼吸医师分会副主任委员
商丘市呼吸医师分会呼吸介入学组副主任委员
河南省肺癌靶向治疗委员
擅长呼吸介入及肺癌综合治疗,提出了肺癌全身3D+局部4D的综合诊疗模式

李文斌 教授 潜江市中心医院
肿瘤学硕士
潜江市中心医院肿瘤科主任 党政办公室主任
湖北省抗癌协会肿瘤分子靶向治疗专业委员会青年委员
湖北省药物与医疗器械临床评价学会肿瘤诊疗临床评价专业委员会委员
湖北省抗癌协会肿瘤心理治疗委员会青年委员
武汉医学会肿瘤学分会青年委员会委员
湖北省医学生物免疫学会胸部肿瘤多学科协作专家委员会委员
中日医学科技交流协会热疗专业委员会青年委员

吕红 教授 太仓市中医医院
主任医师,太仓市中医医院呼吸与危重症医学科主任,大内科主任,522人才
太仓市医学会呼吸专业委员会副主任委员
苏州市医学会呼吸专业委员会委员
苏州市中西医结合学会呼吸专业委员会委员
江苏省呼吸内镜介入学组委员
中国医师协会呼吸内镜青年委员会委员
中国医药教育协会肿瘤免疫治疗专业委员会委员
华东地区介入呼吸病协助组青年委员会委员
中国医师协会中西医结合医师分会第二届呼吸病学专业委员
参考文献
1. 中华医学会病理学分会,非小细胞肺癌分子病理检测临床实践指南(2021版)[J].中华病理学
2. Mok TS, Wu Y-L, Thongprasert S et al. Gefitinib or carboplatin-paclitaxel in pulmonary adenocarcinoma. N Engl J Med 2009;361:947–57.
3. Wu Y L, et al. Overall survival analysis from the ADAURA trial of adjuvant osimertinib in patients with resected EGFR‑mutated (EGFRm) stage IB–IIIA non-small cell lung cancer (NSCLC). ASCO 2023, LBA3.
4. Liang H, et al. Real-world data on EGFR/ALK gene status and first-line targeted therapy rate in newly diagnosed advanced non-small cell lung cancer patients in Northern China: A prospective observational study. Thorac Cancer. 2019 Jul;10(7):1521-1532.
5. 中国非小细胞肺癌ALK检测临床实践专家共识,中华病理学杂志2019年12月第48卷第12期。
6. NCCN肿瘤临床实践指南:非小细胞肺癌(2023 v3版)。



